Behandlungsgespräch
Vor Beginn einer Therapie sollte in einem ausführlichen Gespräch mit der Behandlerin oder dem Behandler das Ziel der Maßnahmen geklärt werden: Was soll erreicht werden und welche Ziele sind für Sie vorrangig? Für viele Betroffene steht die Erreichung von Schmerzfreiheit oder die Erfüllung des Kinderwunsches im Vordergrund. Daraus ergibt sich ein auf Sie individuell zugeschnittenes und differenziertes Behandlungskonzept.
In jedem Fall ist die Wahl der für Sie passenden Ärztin bzw. des passenden Arztes ein wichtiger Aspekt bei der Behandlung. Die Suche nach einer geeigneten Behandlerin oder einem geeigneten Behandler gleicht für sehr viele Endometriosepatient*innen einer Odyssee. Welche Ärztin oder welcher Arzt passend ist, hängt von vielen Faktoren ab, zum Beispiel vom Beschwerdebild, den eigenen Behandlungsvorstellungen, der Persönlichkeit der Beteiligten und vielem mehr. Wir können Ihnen die Suche nicht abnehmen, aber wir können Ihnen dabei helfen, eigene Kriterien zu entwickeln.
Um Enttäuschungen zu vermeiden, sollten Sie im Vorfeld klären, was Sie konkret von Ihrem Besuch bei der Ärztin oder dem Arzt erwarten bzw. welches Ziel Sie hierfür haben. Erstellen Sie einen Fragezettel und notieren Sie Ihre Beschwerden – und was Ihnen ggf. Linderung bringt – genau und detailliert. Sie können Ihre Behandlung positiv beeinflussen, wenn Sie sich gut auf den Besuch bei Ihrer Ärztin oder Ihrem Arzt vorbereiten und alle Unterlagen zu Ihrer Krankengeschichte sammeln. Überlegen Sie, ob Sie eine Vertrauensperson mit zum Gespräch nehmen möchten.
Ein gutes Gespräch mit Ihrer Ärztin oder Ihrem Arzt ist vor allem durch aktives Zuhören gekennzeichnet. Stellen Sie alle Fragen auf Ihrem Fragezettel und scheuen Sie sich nicht, Dinge zu benennen, die Ihnen unangenehm sind. Notieren Sie die Antworten und fragen Sie immer nach, wenn Sie etwas nicht (genau) verstanden haben. Bitten Sie ggf. um Befunde und Laborberichte für Ihre Mappe. Nach dem Gespräch sollten alle Ihre Fragen tatsächlich beantwortet sein und Sie genau wissen, was getan werden soll bzw. was Sie selbst tun können oder sollten. Kennen Sie alle Vor- und Nachteile einer vorgeschlagenen Diagnostik oder Therapie? Wenn nicht alles geklärt ist, vereinbaren Sie einen neuen Termin!
Es ist wichtig, dass Sie sich gut auf Ihr Gespräch mit der Ärztin oder dem Arzt vorbereiten. Nachfolgend finden Sie dazu einige Hinweise.
Tipps für Ihr Behandlungsgespräch
Sie sollten genug Zeit für das Gespräch einplanen, mindestens 30 bis 45 Minuten. Günstig ist, schon bei der Terminvergabe darauf hinzuweisen, dass Sie mit einem Problem kommen, das voraussichtlich nicht in den üblichen 15 Minuten abzuhandeln ist. Das entspannt die Situation für alle Beteiligten. Natürlich macht es auch einen Unterschied, ob Sie die Ärztin oder den Arzt bereits kennen oder ob Sie sich zum ersten Mal gegenübersitzen.
Vorbereitung auf das Gespräch:
Legen Sie das Ziel und die Inhalte des Gesprächs vorher grob fest.
Notieren Sie sich Ihre Fragen und Ihre wesentlichen Aussagen. In der Aufregung vergisst man mitunter Wichtiges.
Bringen Sie vorhandene Unterlagen, Befunde (Blutwerte, OP-Berichte etc.) und Ihr Schmerztagebuch zum Termin mit.
Während des Gesprächs:
Stellen Sie alle Ihre Fragen, haken Sie gegebenenfalls nach.
Nehmen Sie sich die Zeit, die Sie brauchen.
Hören Sie aktiv zu und machen Sie sich Notizen.
Bitten Sie um Befunde oder Laborberichte für Ihre Unterlagen.
Nachbereitung des Gesprächs:
Sind all Ihre Fragen beantwortet worden?
Sind eventuell neue Fragen entstanden?
Kennen Sie das weitere Vorgehen?
Sind Ihnen die Vor- und Nachteile einer vorgeschlagenen Diagnostik bzw. Therapie bekannt?
Benötigen Sie einen neuen Termin?
Weiterführende Tipps und Informationen finden Sie in unserem Faltblatt „Endometriose. Wie führe ich ein gutes Gespräch mit meinem Arzt oder meiner Ärztin?“ .
Zweitmeinung
Oft gibt es in der Medizin nicht die eine richtige Therapie. Viele Behandlungsansätze – seien es nun Therapien oder Operationen – haben ihre jeweiligen Vor- und Nachteile. Manche Eingriffe sind außerdem mit gewissen Risiken verbunden. Es ist also nicht einfach herauszufinden, was für einen selbst der richtige Ansatz ist. Daher kann es sinnvoll sein, eine zweite medizinische Meinung einzuholen.
Es steht Ihnen jederzeit frei, sich eine zweite Meinung einer anderen Ärztin oder eines anderen Arztes einzuholen. Wenn Sie sich mit Ihrem Anliegen bei einer Ärztin oder einem Arzt nicht ernst genommen und in vertrauensvoller Atmosphäre beraten und behandelt fühlen, dann können Sie die Ärztin oder den Arzt wechseln.
Auch wenn Betroffene sich das erhoffen, sprechen wir keine Therapieempfehlungen aus – auch nicht in Bezug auf komplementäre Therapien. Für jede betroffene Person sind unterschiedliche Kriterien wichtig und ausschlaggebend, deshalb muss sie individuell den für sie besten Weg im Umgang mit der Erkrankung finden.
Unser Ziel ist es, Ihre Motivation zu stärken, Verantwortung für Ihre eigene Krankheit bzw. Gesundheit zu übernehmen und mit Hilfe Ihres persönlichen Beschwerdebildes zu erforschen, welchen Weg Sie einschlagen. Unsere Beraterinnen unterstützen Sie dabei gern!
Spezialisierte Endometriose-Behandlung
Endometriose ist eine schwer zu diagnostizierende und speziell zu behandelnde Erkrankung. Sie sollten sich daher möglichst an Expert*innen wenden, die auf die Behandlung von Endometriose spezialisiert sind. Solche Endometriose-Expert*innen finden Sie in zertifizierten Endometriose-Praxen, Endometriose-Kliniken oder Endometriose-Zentren. „Zertifiziert“ bedeutet, dass diese Einrichtungen regelmäßig durch die Stiftung Endometriose-Forschung und die EuroEndoCert überprüft werden und nach der S2k-Leitlinie zur Diagnostik und Therapie der Endometriose behandeln.
Eine Übersicht über die deutschlandweit ca. 100 auf Endometriose spezialisierten Einrichtungen – darunter auch spezialisierte Kinderwunschzentren und Reha-Kliniken – finden Sie hier. Die Endometriose-Vereinigung Deutschland zertifiziert mit dem Verfahren „QuEndo“ zudem Endometriose-Einrichtungen in Hinblick auf ihre Patient*innenorientierung und Selbsthilfefreundlichkeit.
S2k-Leitlinie
Die Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e.V. hat in Zusammenarbeit mit anderen Fachgesellschaften im August 2020 die überarbeitete Leitlinie zur Diagnostik und Therapie der Endometriose herausgegeben. An dieser Leitlinie haben neben Ärzt*innen und Wissenschaftler*innen auch Patient*innen aus Deutschland und Österreich mitgearbeitet. Die Leitlinie wurde als Richtlinie für die Behandlung von Endometriose-Patient*innen erstellt, dient aber zugleich auch als Informationsmöglichkeit für Patient*innen. Sie beschreibt die aktuellen Standards in der Diagnostik und Behandlung der Endometriose aufgrund evidenzbasierter Ergebnisse [1].
Ziel der Leitlinie ist es, Handlungsempfehlungen für die Beratung und Therapie von Betroffenen mit diagnostizierter – oder mit Verdacht auf – Endometriose zu geben. Die Leitlinie soll es den behandelnden Ärzt*innen im klinischen Alltag ermöglichen, Maßnahmen fundiert nach dem aktuellen Stand besprechen und vereinbaren zu können. Sie soll zukünftig an die aktuellen Forschungsergebnisse kontinuierlich angepasst werden.
Die aktuelle Überarbeitung der Leitlinie hat vor kurzem begonnen. Zwei Vertreterinnen der Endometriose-Vereinigung sind daran beteiligt. Momentan ist noch unklar, wann mit der Fertigstellung der Überarbeitung zu rechnen ist.
Behandlungsmöglichkeiten
Da eine rein gynäkologische Behandlung in vielen Fällen nicht ausreicht, ist meist eine interdisziplinäre Behandlung notwendig. Das heißt, es werden weitere medizinische Fachrichtungen einbezogen, wie z. B. die Chirurgie, Pathologie, Urologie, Radiologie oder Reproduktionsmedizin. Sinnvoll ist oft auch der Einbezug weiterer Bereiche, wie Schmerztherapie, Physiotherapie, Ernährungsberatung und Psychosomatik/Psychotherapie.
Ausschlaggebend für die Behandlung sind das Ausmaß der Beschwerden und die Einschränkungen durch die Endometriose sowie Ihre persönlichen Behandlungsziele. Es gibt verschiedene Therapien und Behandlungsmöglichkeiten bei Endometriose.
Generell gibt es zwei übergeordnete Behandlungswege: die operative und die medikamentöse Therapie. Diese werden durch zahlreiche komplementäre Therapiemöglichkeiten, wie Neuraltherapie, Osteopathie, Reflexzonentherapie, Homöopathie, Traditionelle Chinesische Medizin, Hypnotherapie, Achtsamkeitsbasierte Stressreduktion, Yoga und Entspannung ergänzt.
Die verbreitetsten Behandlungsansätze stellen wir Ihnen hier vor. Wir wollen Sie über Ihre Optionen informieren, allerdings ersetzt das nicht den Besuch bei Ihrer Ärztin oder Ihrem Arzt.

Operative Therapie
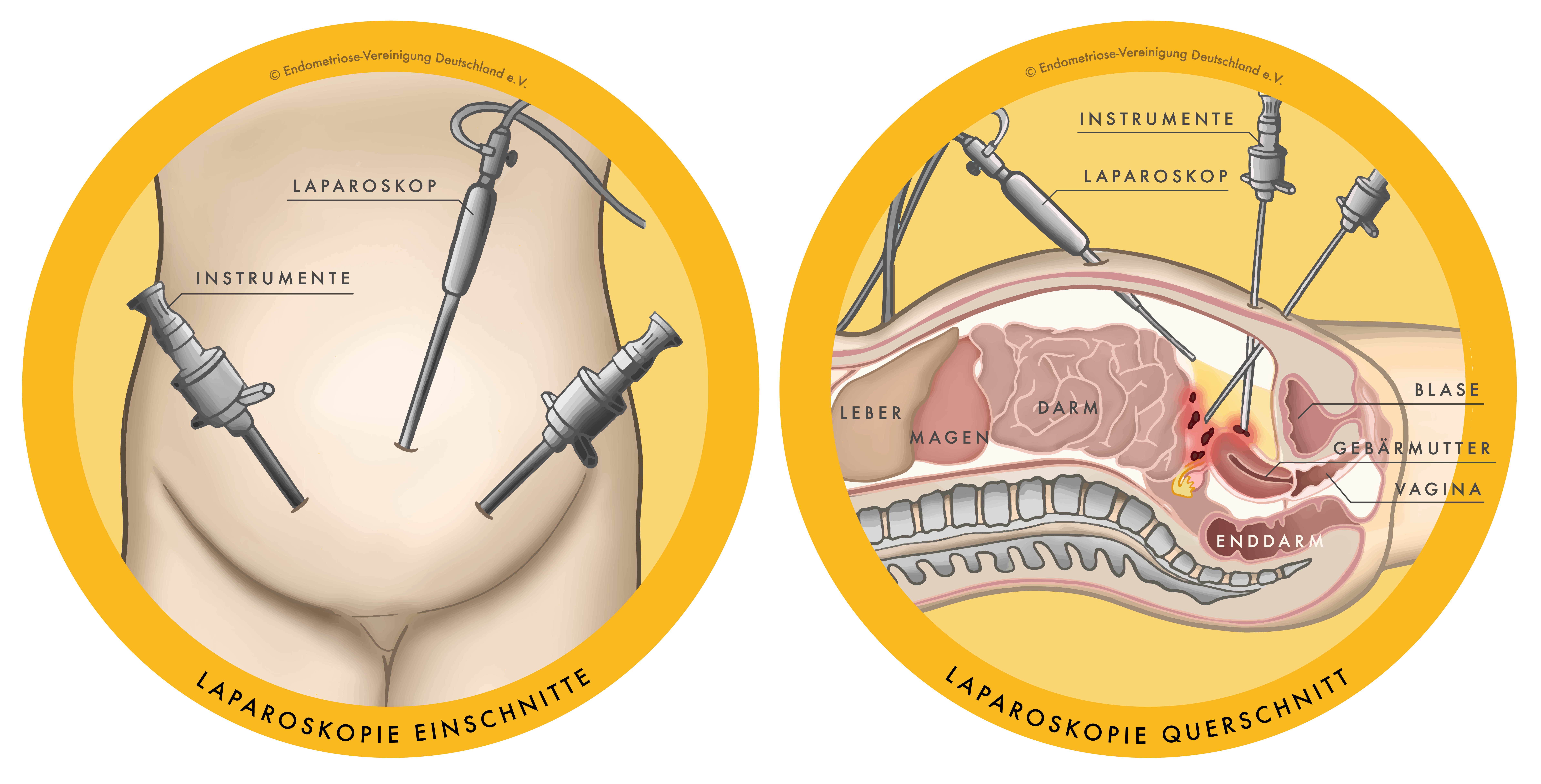
Bauchspiegelung (Laparoskopie)
Eine Laparoskopie wird unter Vollnarkose vorgenommen. Sie ist in der Regel minimalinvasiv, das heißt möglichst schonend, und hinterlässt äußerlich nur sehr kleine Narben. Bei der OP wird die Bauchhöhle mit zwei bis drei Litern Kohlendioxid aufgeblasen. Dadurch weitet sich das Untersuchungsfeld und die Sicht verbessert sich. Zugleich schafft das mehr Freiraum zwischen den Organen für die Behandlung. Für die Diagnose einer Endometriose wird während der OP eine Gewebeprobe entnommen, die dann im Labor untersucht wird.
Die Laparoskopie ist zugleich die gängigste Methode zur Entfernung von Endometriose-Herden im Unterbauch. Während der OP sucht die Operateurin bzw. der Operateur den Bauchraum nach Endometriose-Herden ab. Diese werden dann wahlweise durch Verdampfung mit Hochfrequenzstrom, Hitze oder Laser zerstört oder durch Schnitte entfernt. Es ist wichtig sich von einer erfahrenen Operateurin bzw. einem erfahrenen Operateur behandeln zu lassen. Diese sind in der Regel in zertifizierten Endometriose-Einrichtungen zu finden.
Eine diagnostische Bauchspiegelung dauert circa 30 Minuten. Eine therapeutische Bauchspiegelung, bei der Verwachsungen oder ausgedehnte Endometriose-Herde entfernt werden, kann bis zu zwei Stunden oder auch länger dauern. Von der Art und dem Verlauf der OP hängt auch die Dauer des Krankenhausaufenthaltes ab. Bei kleineren Eingriffen kann das Krankenhaus zumeist nach einem Tag wieder verlassen werden. Wie man die Bauchspiegelung verträgt beziehungsweise wie man sich nach der OP fühlt, ist individuell unterschiedlich. Häufig kommt es zu Beschwerden aufgrund des Kohlendioxids, dass sich innerhalb von ein paar Tagen jedoch wieder abbaut [1, 2, 3, 4].
Bei einem robotischen Operationssystem übernehmen Roboterarme die Führung der Instrumente im Bauchraum. Gesteuert werden sie von der/dem Chirurg*in. Diese sitzen an einer Konsole und sehen dort auf einem Bildschirm den Operationsbereich in einer vielfach vergrößerten 3D-Auflösung. Diese Operationsmethode ist besonders für fortgeschrittene Befunde geeignet mit Verwachsungen und/oder tiefer Darm- oder Harnblaseninfiltration. In einer Reihe von Endometriose-Zentren werden bereits roboterassistierte Operationen durchgeführt.
Weitere operative Methoden
Je nach Ausprägung der Endometriose kann eine Darm- und/oder Blasenspiegelung zu diagnostischen und therapeutischen Zwecken angezeigt sein. Bei großflächigen Endometriose-Herden, massiven Verwachsungen oder deren Auftreten an ungünstigen Stellen kann darüber hinaus ein Bauchschnitt (Laparotomie) erforderlich sein. Damit wird der Bauchraum mittels eines Schnittes über die Bauchdecke geöffnet. Ein Bauchschnitt ist im Vergleich zur Bauchspiegelung ein schwerwiegenderer körperlicher Eingriff [1].
Nach einer Operation kann eine Anschlussheilbehandlung (AHB) sinnvoll sein. Sprechen Sie diese Möglichkeit am besten im Vorgespräch mit dem Arzt bzw. der Ärztin an, damit der Zeitraum der Beantragung eingehalten werden kann.
Medikamentöse Schmerztherapie
Durch die Gabe von Schmerzmedikamenten wird der durch die Endometriose verursachte Schmerz behandelt. Diese Medikamente haben keinen Einfluss auf den Verlauf der eigentlichen Erkrankung und therapieren sie nicht. Sie behandeln nur die Symptome, nicht aber die Ursache. Zum Überbrücken einer Notsituation ist die Einnahme von Schmerzmitteln hilfreich, aber sie birgt auch Gefahren: Ihre längere und regelmäßige Einnahme kann zu einem Suchtkreislauf führen, der dann nur mit großem Aufwand zu durchbrechen ist. Über kurz oder lang kann ein Gewöhnungseffekt eintreten: Sie brauchen höhere Dosen und stärkere Schmerzmittel, um noch eine Wirkung zu erzielen.
Häufig eingesetzte Schmerzmittel wie Ibuprofen, Naproxen oder Tramadol (rezeptpflichtig) können auf Dauer Leber und Nieren schädigen.
Tipp:
In vielen größeren Kliniken gibt es inzwischen Schmerzambulanzen, an die Sie Ihre Ärztin oder Ihr Arzt überweisen kann. In den meisten Schmerzambulanzen arbeiten interdisziplinäre Teams, bestehend aus Schmerztherapeut*innen, Psychotherapeut*innen, Physiotherapeut*innen und zum Teil in komplementären Methoden wie Akupunktur ausgebildete Fachkräfte, die gemeinsam mit Ihnen Konzepte für eine bestmögliche Schmerzreduktion erarbeiten.
Aufgrund der sich über Jahre hinweg erstreckenden Schmerzen, können körperliche und psychische Mechanismen bei Endometriose-Patient*innen eine zunehmende Empfindlichkeit gegenüber Schmerzen hervorrufen. Chronische Schmerzen führen zu weiteren Verspannung und weiteren Schmerzen. Dauerhafte Nervenaktivierungen führen zudem zu Störungen in der Wahrnehmung der Schmerzen. Diese Störungen können so weit reichen, dass normale Berührungen bereits als sehr schmerzhaft empfunden werden. Viele Betroffene entwickeln auch psychosomatische Symptome, da sie in ihrem Leben stark eingeschränkt sind. Sie werden anfälliger für Depressionen und Angsterkrankungen. Um die Beschwerden zu lindern reicht in einer solchen Situation eine Behandlung mit Medikamenten und OP nicht aus. Hier ist der Ansatzpunkt für die multimodale Schmerztherapie [2, 5].
Bei einer multimodalen Schmerztherapie wird individuell auf Sie und Ihre Lebensbedingungen sowie Schmerzumstände eingegangen. Sie ist ein ganzheitliches Konzept. Zumeist arbeiten hier mehrere Fach- und Therapiebereiche zusammen: z. B. Psychotherapie, spezielle Physiotherapie, Entspannungsverfahren, Ergotherapie, medizinische Trainingstherapie, sensomotorisches Training und weitere Verfahren.
Die Krankenkassen übernehmen die Kosten für die multimodale Schmerztherapie bei Endometriose in zertifizierten Schmerzzentren. Die Deutsche Schmerzgesellschaft listet auf ihrer Webseite alle schmerzmedizinischen Einrichtungen auf.
Bei der Neuraltherapie (auch: TLA) wird eine therapeutische, örtliche Betäubung (Lokalanästhesie) durchgeführt. Sie kann entspannend wirken, Entzündungen hemmen, die Durchblutung fördern und Blockaden aufheben. Dadurch verspüren Patient*innen zum einen zeitweise Erleichterung, zum anderen können körperliche Heilungsprozesse in Gang gesetzt werden, wenn der Schmerzkreislauf durchbrochen ist. Besonders, wenn eine hormonelle Behandlung abgelehnt wird, diese nicht gut vertragen oder nicht ausreichend wirksam ist, kann die Neuraltherapie eine wirksame Alternative/Ergänzung sein. Es gibt außerdem Hinweise auf eine präventive Wirkung auf die Entstehung neuer Endometriose-Herde [6].
Hormonelle Therapie
Die Gabe von Hormonen zielt auf diejenigen Endometriose-Herde ab, die hormonell ansprechen und ebenso wie die Endometriumszellen der Gebärmutter im monatlichen Zyklus unter der Einwirkung von Östrogenen eine Schleimhaut aufbauen. Dadurch soll ein Aufbau der Schleimhaut und ihre Abblutung am Zyklusende verhindert werden. Die Aktivität der Endometriose-Herde wird also lahmgelegt. Als Nebenwirkung versiegt die Menstruation, da eine generelle Hormoneinnahme nicht nur das Endometrium erreicht, sondern auch die Schleimhaut der Gebärmutter insgesamt.
Betroffene sprechen sehr unterschiedlich auf die Hormontherapie an, so dass keine Verallgemeinerungen möglich sind. Generell sollten Sie sich drei bis sechs Monate Zeit nehmen, um die Wirksamkeit einer hormonellen Therapie zu testen. Ein häufiges Wechseln der Präparate ist ungünstig.
Häufig wird die Einnahme einer „Pille“ angeraten, die ausschließlich Gestagene enthält. Eine andere Möglichkeit ist das Einsetzen einer Spirale, über die Gestagene abgesetzt werden. Gestagene, auch Gelbkörperhormone genannt, sorgen für die Entstehung und Erhaltung einer Schwangerschaft. Durch ihre Einnahme wird dem Körper eine Schwangerschaft vorgetäuscht. Daraufhin blockiert er die Produktion von weiblichen Geschlechtshormonen (Östrogene). So baut die Gebärmutter nach einiger Zeit keine Schleimhaut mehr auf und es kann sich kein befruchtetes Ei einnisten.
Gestagene haben vielfältige Nebenwirkungen, die nicht auftreten müssen, aber in Studien nachgewiesen wurden. Zu den schweren Störwirkungen gehören Depressionen und Zysten an den Eierstöcken. Beschrieben sind ansonsten Gewichtszunahme, Schlafstörungen, Kopfschmerzen, Migräne, Übelkeit, Haarausfall, Akne, Hitzewallungen, sowie eine erhöhte Thromboseneigung (Blutgerinnsel im Venensystem). Sie sollten eine Einnahme daher sorgfältig abwägen [1, 2, 3, 7].
Eine andere Art der Hormontherapie sind GnRH-Analoga. Die Bildung von Östrogen und Progesteron (natürliches, vom Körper gebildetes Gelbkörperhormon) im Eierstock wird durch übergeordnete Hormone reguliert. Eines davon ist das natürliche GnRH (Gonadotropin-Releasing Hormon). Durch die Einnahme eines synthetisch hergestellten, unwirksamen GnRHs – dem GnRH-Analogon – wird die Produktion des körpereigenen, wirksamen GnRHs eingestellt. Das dann überwiegend vorhandene GnRH-Analogon ist unwirksam in Bezug auf die Östrogenproduktion in den Eierstöcken. Wegen des fehlenden Östrogens wird keine monatliche Schleimhaut mehr aufgebaut und nachfolgend gibt es auch keine Menstruation mehr.
Durch das fehlende Östrogen entsteht im Körper eine Situation wie in den Wechseljahren – mit allen bekannten Begleiterscheinungen wie Hitzewallungen, Stimmungsschwankungen, Kopfschmerzen, Übelkeit, Müdigkeit und Knochensubstanzverlust (Osteoporose). Vor allem wegen der bei längerer Einnahme auftretenden Osteoporose wird die Einnahme auf sechs Monate begrenzt. Zusätzlich wird eine sogenannte Addback-Behandlung z. B. in Form eines niedrig dosierten Östrogens gegeben. Bei circa 80 Prozent der Patient*innen treten nach Beendigung der GnRH-Analogon-Therapie die endometrioseassoziierten Beschwerden irgendwann wieder auf. Aufgrund dessen und der erheblichen Nebenwirkungen sollte die Anwendung von GnRH-Analoga gründlich abgewogen werden [1, 2, 3, 7].
Eine ganz ähnliche Wirkweise haben die sog. GnRH-Antagonisten. In Deutschland gibt es davon mittlerweile ein Kombinationspräparat mit direkt enthaltener Addback-Behandlung zur oralen Einnahme (s. Kasten).
Seit dem 30. Oktober 2023 ist ein zuvor bei Uterusmyomen eingesetztes Medikament mit dem Wirkstoff Relugolix für die hormonelle Kombinationstherapie bei Endometriose zugelassen.
Wir haben den Hersteller zur Wirkung und den Vor- und Nachteilen des Medikaments befragt. Die Antworten finden Sie hier.
Nebenwirkungen der hormonellen Therapie
Alle aufgeführten Hormonpräparate greifen tief in die Eizellreifung ein. Die Einnahme synthetischer Hormone verändert den natürlichen Hormonhaushalt tiefgreifend und wirkt dadurch sowohl dem Entstehen als auch dem Erhalten einer Schwangerschaft entgegen. Frauen* mit Kinderwunsch sollten diesen Umstand unbedingt bedenken bevor sie sich für eine hormonelle Therapie entscheiden.
Unter Ärzt*innen wird als Nebenwirkung der Hormontherapie ein erhöhtes Thromboserisiko sowie eine verstärkte Embolie-Neigung diskutiert. Das erfolgt vor allem im Zusammenhang mit der Anti-Baby-Pille der 3. und 4. Generation, und betrifft damit Endometriose-Betroffene, die diese Präparate einnehmen.
Komplementäre Behandlungsmöglichkeiten
Neben den benannten, schulmedizinischen Methoden sind auch andere Behandlungswege denkbar. Gerade bei einer chronischen Krankheit wie Endometriose fragen viele Betroffene: Was kann ich tun, um meinen Alltag mit der Krankheit positiv zu beeinflussen? Aufgrund des vielfältigen Erscheinungsbildes der Endometriose beeinflusst sie ganz unterschiedliche Lebensbereiche. Es lohnt sich daher, über den unmittelbaren therapeutischen Tellerrand hinweg zu schauen und weitere Behandlungsansätze in den Blick zu nehmen. Bei den komplementären Behandlungen stehen die Ziele im Vordergrund, die Symptome zu reduzieren, die Schmerzen zu verringern und das Wohlbefinden physisch und psychisch wiederherzustellen oder zu stärken.
Generell wirkt sich unsere Lebensweise auf unser Wohlbefinden aus – ob mit oder ohne Krankheit. Ernährung, Stressreduktion, Bewegung sowie das Arbeits- und Sozialleben sind sehr wichtige Faktoren, um Ihre Lebensqualität zu beeinflussen und zu verbessern.
Ernährung ist für Endometriose-Patient*innen ein wichtiges Thema. Vielen Betroffenen hilft es, als Baustein einer ganzheitlichen Therapie ihre Ernährungsgewohnheiten unter die Lupe zu nehmen und gegebenenfalls umzustellen. Da sich Endometriose auf den Darm auswirkt, leiden viele Betroffene unter Verdauungsproblemen. Ebenso spielen Allergien und Nahrungsmittelunverträglichkeiten eine Rolle, da sich Endometriose ebenfalls auf das Immunsystem auswirken kann. Ein diesbezüglicher Verdacht sollte medizinisch abgeklärt werden.
Die Ernährungstipps bei Endometriose sind so vielfältig wie die Patient*innen. Es gibt keine eindeutigen Empfehlungen. Manchen hilft eine vegane Ernährung, anderen glutenfreies Essen, wieder andere kommen mit fleischhaltiger low-carb-Kost sehr gut zurecht. Es gibt nicht den einen, richtigen Weg, sondern bedarf einer individuellen Suche.
Allerdings gelten die generellen Empfehlungen zu einer gesunden Ernährung mit einem hohen Anteil aus frischen, natürlichen und unverarbeiteten Lebensmitteln auch für die meisten Endometriose-Patient*innen. Je weniger Zusatzstoffe, desto besser. Eine Heilung wird durch die Ernährung zwar nicht erreicht, doch zum Wohlbefinden trägt sie sicher bei [2, 3, 8, 9].
Das natürliche Bedürfnis des Körpers ist Bewegung. Dazu hat er Muskeln, die immer leistungsfähiger werden, je mehr sie bewegt werden. Eine rein sitzende Lebensweise steht einem gesunden Leben entgegen. Mäßiger Ausdauersport beeinflusst das Immunsystem und den Blutdruck positiv. In der Bewegung lassen wir los und werden frei für neue Gedanken. Unser Glückshormonspiegel steigt. Das Hungergefühl reguliert sich positiv usw. Für Endometriose-Betroffene ist regelmäßige, körperliche Bewegung zusätzlich wichtig, weil sie die Schmerzgrenze nach oben verschiebt und so auf natürliche Weise hilft, mit den Schmerzen umzugehen bzw. weniger Schmerzen zu empfinden. Empfohlen werden Wandern, Radfahren, Walking, Schwimmen und Tanzen oder einfach ein Spaziergang in der Natur. Östliche Bewegungs- und Entspannungstechniken wie Yoga, Tai Chi oder Qi Gong können ebenfalls hilfreich sein. Wichtig ist, dass Sie für sich die Bewegungsart finden, die Ihnen am meisten Freude macht.
Um überhaupt wieder dahin zu kommen, Freude an Bewegung empfinden zu können, kann auch eine Physiotherapie für Endometriose-Patient*innen hilfreich sein. Die Physiotherapeutin oder der Physiotherapeut sollte sich Zeit für die Anamnese nehmen und dabei helfen, die Schmerzen besser verstehen zu lernen. Wenn der Körper ständig Schmerzen erlebt, entwickelt sich ein Schmerzgedächtnis und die Schmerzwahrnehmung verändert sich. Schmerztherapie braucht vor allem eines: Zeit.
Die diagnostischen Möglichkeiten im oft betroffenen kleinen Becken sind leider sehr begrenzt. Vielfältige Gründe können vorliegen, die Schmerzen und andere Probleme im Körper verursachen: Endometriose-Herde, Entzündungen, Befall der Beckenbodenbänder, Nervenirritationen, Nervenverletzungen, Muskelverspannungen, um nur einige zu nennen.
Bewegung trotz Schmerzen ist eine große Herausforderung. Die Physiotherapie kann helfen, die Beweglichkeit zu fördern und gegebenenfalls den Schmerz (zumindest vorübergehend) zu lindern. In der Physiotherapie können kleine und kleinste Bewegungen erlernt werden, hierdurch können sich auch die Darmbeweglichkeit und die Blasenproblematik verbessern. In der Physiotherapie können der Beckenboden und die Beschaffenheit der Beckenbodenmuskulatur untersucht werden.
Physiotherapeut*innen können zudem prüfen, ob zu viel Muskelspannung (hyperton) oder zu wenig Muskelspannung (hypoton) vorhanden ist. Bei Endometriose-Betroffenen ist ein hypertoner Beckenboden häufiger der Fall, ausgelöst durch die ständigen Schmerzen. Die Muskeln werden nicht so bewegt, wie es eigentlich vorgesehen ist. Durch die Schmerzen nehmen Betroffene eine Schonhaltung ein, indem sie den Bauch gekrümmt halten [10].
Tipp:
In schmerzfreieren Zeiten sollte der Becken- und Rückenbeweglichkeit mehr Aufmerksamkeit geschenkt werden. Diese Beweglichkeit wirkt sich schmerzreduzierend und durchblutungsfördernd aus.
Mögliche physiotherapeutische Behandlungsansätze:
Beckenboden-Therapie
Atemtherapie
Manuelle Therapie
Bindegewebsmassage / Faszien-Technik
Bauchmassage / Colonmassage
Lymphdrainage
Brügger-Therapie
Mobilisationstechniken
Narbenbehandlung
Wärmeanwendungen
Physiotherapie ist zunächst grundsätzlich eine Kassenleistung, allerdings darf Endometriose nicht als alleinige Diagnose auf der Verordnung stehen, da das derzeit nicht anerkannt ist. Es muss daher eine weitere Diagnose auf dem Rezept stehen. Grundsätzlich kann jede Ärztin bzw. jeder Arzt ein solches Rezept ausstellen. Sprechen Sie mit Ihren Ärzt*innen.
Der Alltag mit einer chronischen Krankheit ist stressig und Dauerstress wirkt sich negativ auf unsere Gesundheit aus [3, 11]. Es gibt leider auch hier keine goldene Regel, wie mit Stress und Schmerzen umgegangen werden kann, da sie sehr von der individuellen Lebenssituation und den persönlichen Bedürfnissen abhängen. Vor allem das Bewusstsein, Stress als negativen Faktor zu reduzieren, sollte bei Endometriose-Patient*innen vorhanden sein. Die gesetzlichen Krankenkassen zahlen verschiedene Gesundheitskurse. Darunter fallen auch Kursangebote zur Prävention bzw. zum Umgang mit Stress. Angebote in Ihrer Nähe finden Sie auf der Webseite der Zentralen Prüfstelle Prävention.
Eine Möglichkeit, zur Ruhe zu kommen und den Körper zu entspannen ist die Progressive Muskelentspannung nach Jacobson, auch Progressive Muskelrelaxation (PMR) genannt. Dabei werden bewusst nach und nach verschiedene Muskeln angespannt und wieder gelockert, von den Händen geht es zum Nacken über den Rücken bis zu den Füßen. Der gewünschte Effekt ist ein Gefühl tiefer Entspannung und die Lösung von Dauerspannungen. In mehreren Studien wurde der positive Effekt von PMR, sowohl in Bezug auf Symptome als auch auf generelle Befindlichkeit, festgestellt. Medizinisch anerkannt ist diese Methode zum Beispiel bei chronischen Schmerzsyndromen oder Herz-Kreislauf-Erkrankungen. Viele Krankenkassen bieten Kurse zum Erlernen der Muskelentspannung an, es gibt außerdem Bücher und CDs. Auch im Internet kann man angeleitete Übungen finden und ausprobieren. Auch andere Enstpannungsverfahren, wie etwa Yoga, Meditation und Autogenes Training, sind empfehlenswert [3, 11].
Beim Achtsamkeitstraining handelt sich um eine Schulung des Geistes. Durch Übungen wie Atemmeditation oder Body Scan wird versucht, das Hier und Jetzt wahrzunehmen – also all das zu sehen, zu hören, zu riechen, zu schmecken und zu fühlen was in diesem Moment gerade präsent ist – ohne es zu bewerten oder ohne es beeinflussen zu wollen.
Was einfach klingt, ist durch unseren sehr aktiven Geist allerdings nicht leicht in der Umsetzung: So stören leicht Gedanken, Grübeleien, innere Bilder oder Geräusche die Konzentration.
Mit der Verwurzelung im Hier und Jetzt reduziert sich die Belastung unmittelbar und spürbar und es stellen sich mittelfristig eine innere Ruhe und Wohlgefühl ein. Statt mit Zukunftsängsten und Sorgen beschäftigt sich das Achtsamkeitstraining mit Fragen, die sich auf die Gegenwart beziehen, wie zum Beispiel: Was kann ich in diesem Moment unter den gegebenen Bedingungen tun, damit es mir besser geht?
Speziell zur Schmerzbewältigung werden Übungen zur bewussten Wahrnehmung von angenehmen Körperstellen oder auch Phantasiereisen eingesetzt. Achtsamkeit unterstützt dabei, selbstbestimmt Schmerz zu bewältigen und das ganzheitliche Wohlbefinden zu steigern.
In der Pflanzenheilkunde (Phytotherapie) verwendet man Pflanzenteile und Heilkräuter, die bei verschiedenen Symptomen und Krankheiten Linderung verschaffen sollen. Pflanzen und vor allem Heilkräuter helfen, den Körper zu reinigen, die Nahrungsaufnahme und die Verdauung zu unterstützen, den Stoffwechsel anzuregen, die Beruhigung und Entspannung zu fördern, sowie die Abwehrkräfte zu stärken.
Gerade im Bereich der „Frauenleiden“ gibt es sehr viele empfehlenswerte Heilkräuter wie Frauenmantel oder Himbeerblätter. Die Liste ist sehr lang und die Anwendungen reichen von der Erleichterung von Menstruationsbeschwerden bis zur Förderung des Kinderwunsches.
Die Phytotherapie ist ein preisgünstiges Verfahren zur Linderung von Symptomen und zur mentalen Stärkung. Informationen zu Rezepturen und fertige Produkte wie Kräutertees oder -salben finden Sie in Ihrer Apotheke, im Internet oder auch bei spezialisierten Heilpraktiker*innen. Allerdings sollten Sie auch hier genau schauen, was Sie zu sich nehmen. Die Anwendung der Pflanzenheilkunde ist durchaus komplex und erfordert zunächst einige Recherchen und Beratung [3, 12].
Die jahrtausendealte Traditionelle Chinesische Medizin (TCM) basiert auf der Vorstellung, dass Gesundheit dann erreicht ist, wenn die im Körper vorhandene Lebensenergie „Qi“ frei und ausbalanciert fließen kann. Akupunktur, chinesische Kräuter, Ernährungsberatung, Bewegung, Lebensführung und verschiedene Massagetechniken sind Bestandteile der Behandlung.
Das Qi fließt nach der chinesischen Denkweise über Energiebahnen (Meridiane) durch den Körper. Ist der Energiefluss geschwächt oder behindert, können Schmerzen, Unwohlsein und Krankheiten entstehen. Zur speziellen Diagnostik der TCM gehören eine ausführliche Befragung zu den Symptomen und zum seelischen und körperlichen Befinden sowie eine Untersuchung. Daraus ergibt sich ein individuelles Behandlungskonzept. Bei Endometriose liegt der Schwerpunkt der TCM bei Kräutermedizin, Lebensführung, speziellen Körperübungen wie Qi Gong und einer ausgewählten Ernährung [3, 8].
Wir erheben keinen Anspruch auf Vollständigkeit aller möglichen Behandlungsarten. Besonders im Bereich der komplementären Behandlungen gibt es ein überaus breites Spektrum und insgesamt werden hoffentlich durch intensivere Forschung zukünftig immer effektivere therapeutische Möglichkeiten hinzukommen.
Sie haben Fachwissen zu einer Behandlungsmethode und können dieses mit wissenschaftlichen Quellen belegen? Senden Sie uns dazu gern einen Artikel an info@endometriose-vereinigung.de. Nach einer Prüfung der Aussagen und Quellen, veröffentlichen wir diesen dann hier auf unserer Webseite.
Bei Verdacht auf Endometriose empfiehlt es sich, diesen in einer spezialisierten Fachklinik oder Facharztpraxis abklären zu lassen.
Das Team unserer Beratungsstelle steht Ihnen sehr gern im Sinne der „Hilfe zur Selbsthilfe“ zur Seite.
Wichtiger Hinweis:
Die auf unserer Webseite veröffentlichten Informationen stellen keinen Ersatz für professionelle Beratungen durch Ärzt*innen dar. Unsere Seiten informieren aus Sicht unserer Selbsthilfe-Vereinigung über Endometriose und damit verbundene Themen. Die Inhalte sind nicht zur selbständigen Diagnostizierung, Therapie oder Veränderung einer Behandlung geeignet. Wenn Sie Fragen zu Ihrer Krankheit haben, sprechen Sie bitte mit einer Ärztin oder einem Arzt.
Überprüft und aktualisiert: 2023
Referenzen
AWMF-S2k-Leitlinie Nr. 015-045: Diagnostik und Therapie der Endometriose (2020).
Mechsner, Sylvia (2021). Endometriose. Die unterschätzte Krankheit. ZS-Verlag, München.
Hohenforst, Wilfried (2022). Der Endometriose-Ratgeber. Moderne Therapiewege nutzen, Unterleibsschmerzen lindern, Lebensqualität zurückgewinnen. Humboldt, Hannover.
Ulrich, Uwe Andreas (2023). Die operative Therapie der Endometriose. In: Becherer, E. und Schindler, A. E. (Hrsg.). Endometriose ganzheitlich verstehen und behandeln. Ein Ratgeber (4., erweiterte und überarbeitete Auflage).
Willimann, Patrick (2023). Gezielte Schmerztherapie bei Endometriose. In: Becherer, E. und Schindler, A. E. (Hrsg.). Endometriose ganzheitlich verstehen und behandeln. Ein Ratgeber (4., erweiterte und überarbeitete Auflage).
Weinschenk, Stefan (2023). Neuraltherapie, Therapeutische Lokalanästhesie (TLA): Nerven beruhigen und Entzündungen hemmen. In: Becherer, E. und Schindler, A. E. (Hrsg.). Endometriose ganzheitlich verstehen und behandeln. Ein Ratgeber (4., erweiterte und überarbeitete Auflage).
Becherer, Ewald. (2023). Die medikamentöse Therapie der Endometriose. In: Becherer, E. und Schindler, A. E. (Hrsg.). Endometriose ganzheitlich verstehen und behandeln. Ein Ratgeber (4., erweiterte und überarbeitete Auflage).
Kaiser, Britta & Korell, Matthias (2010). Endometriose und Ernährung. Müller & Steinicke, München.
Becherer, Ewald (2023). Ernährung und Endometriose: genussvoll vorbeugen und behandeln. In: Becherer, E. und Schindler, A. E. (Hrsg.). Endometriose ganzheitlich verstehen und behandeln. Ein Ratgeber (4., erweiterte und überarbeitete Auflage).
Becherer, Ewald & Ringeisen, Peter (2023). Physiotherapie: Heilsame Kräfte für den Körper. In: Becherer, E. und Schindler, A. E. (Hrsg.). Endometriose ganzheitlich verstehen und behandeln. Ein Ratgeber (4., erweiterte und überarbeitete Auflage).
Schwinn, Petra (2023). Entspannung in Ruhe und Bewegung: Progressive Muskelentspannung, Autogenes Training und meditative Bewegungsverfahren. In: Becherer, E. und Schindler, A. E. (Hrsg.). Endometriose ganzheitlich verstehen und behandeln. Ein Ratgeber (4., erweiterte und überarbeitete Auflage).
Fischer, Heide (2023). Phytotherapie: Die heilenden Kräfte der Pflanzen. In: Becherer, E. und Schindler, A. E. (Hrsg.). Endometriose ganzheitlich verstehen und behandeln. Ein Ratgeber (4., erweiterte und überarbeitete Auflage).

